Кутепов Илья Александрович
Кандидат медицинских наук
Врач высшей категории
Переломы
пястных костей
Переломы
лучевой кости
Повреждение
сухожилий сгибателей
Ложный сустав
ладьевидной кости
Артроскопия
кистевого
сустава
Синдром
карпального
канала
Контрактура
Дюпюитрена
Кутепов Илья Александрович
Кандидат медицинских наук
Врач высшей категории

Хирургия кисти

Более 10 лет опыта в хирургии кисти

Консервативные и оперативные методы лечения

Микрохирургия периферических нервов
врач
Кутепов Илья Александрович
Кандидат медицинских наук.
С 2008 года врач 3 Отделения микрохирургии и травмы кисти ФГБУ НМИЦ им. Н.Н.Приорова Минздрава России. Владеет основными методами консервативного и оперативного лечения больных с травмами, их послежствиями и заболеваниями опорно-двигательного аппарата, микрохирургической техникой, с помощью которой выполняет оперативные вмешательства по восстановлению нервов, сосудов, устранению кожных и кожно-костных дефектов конечностей.










Памятка пациенту
Ознакомьтесь с информацией о необходимых действиях при предоперационном обследовании и госпитализации
Полезная информация
Спасибо за заявку
Мы свяжемся с вами в ближайшее время
Спасибо за заявку
Мы свяжемся с вами в ближайшее время
Обратный звонок
Вы можете оставить заявку на обратный звонок и мы перезвоним Вам в ближайшее время
Болезнь Дюпюитрена (Контрактура Дюпюитрена) представляет собой
прогрессирующее заболевание, которое поражает ткань, расположенную под кожей
(ладонный апоневроз), в результате ткань укорачиваться и утолщаться. Это утолщение
возникает на ладони и может распространяться на пальцы, формируя узелки и тяжи,
приводя к сгибанию пальцев, что значительно нарушает функцию кисти.
Причина контрактуры Дюпюитрена неизвестна.
Проблема чаще встречается у мужчин, старше 40 лет, Северного Европейского
происхождения. У мужчин встречается в 6 раз чаще, чем у женщин, у женщин
заболевание носит более злокачественный характер. Заболеванию характерен аутосомно-
доминантный тип наследования.
Факторы риска
-Положительный семейный анамнез.
-Курение. (Как сообщается, в три раза чаще встречается у курильщиков.)
-Алкоголь сверх меры (но большинство заболевших не имеют алкогольной зависимости).
-Сахарный диабет. ( У одного из пяти человек с диабетом развивается контрактура
Дюпюитрена, хотя и в менее тяжелой форме. Заболевание одинаково часто встречается у 1
и 2 типов диабета, но развивается в более молодом возрасте у людей с сахарным диабетом
1 типа.)
-Профессиональная травматизация кистей (вибрация, тяжелый физический труд)
-Повышенный уровень липидов.
-Эпилепсия/противосудорожные препараты.
Клиническая картина:
Чаще всего, поражается IV, затем V, а затем III пальцы.
Заболевание носит двусторонний характер (45%). При одностороннем поражении более
часто поражается правая кисть.
Заболевание начинается с утолщение кожи по ладонной поверхности кисти и
подлежащей подкожной клетчатки, с потерей подвижности кожи, затем формируется
узелок.
После узелка формируется тяж (линейное утолщение, которое может напоминать
сухожилие), который начинает сокращаться в течение нескольких месяцев или лет.
Сокращение тяжа тянет пястно-фаланговые (ПФС) и проксимальные межфаланговые
(ПМС) суставы и приводит к прогрессирующей сгибательной деформации пальцев.
Деформация может влиять на активность в повседневной жизни и профессиональной
деятельности.
Пациенты испытывают затруднение при мытье рук, одевании перчаток, рукопожатии.
Диагностика:
Диагноз ставиться на основании клинической картины, наличии факторов риска.
Лечение:
В начальной стадии, особенно если сохранена функция необходимо только наблюдение.
Наличие узелка не означает, что требуется лечение или что болезнь будет
прогрессировать.
Консервативное лечение:
Вариантами консервативного лечения являются: физиотерапия, инъекции коллагеназы
Клостридии histolyticum (Xiapex®) и лучевая терапия, особенно в начале заболевания.
Эффективность инъекций коллагеназы на ранней стадии контрактуры Дюпюитрена по -
видимому, эквивалентна операции; однако, высокая частота рецидива 47% за пять лет.
Хирургическое лечение:
Хирургическое лечение, как правило, рассматривается, когда контрактура в ПФС (пястно-
фаланговый сустав) составляет 30-45° и не они могут быть выпрямлены, или в
проксимальных межфаланговых суставах 10-20°
Специалист по хирургии кисти выбирает наиболее подходящий метод хирургического
лечения основываясь на стадии и характера заболевания. Целью лечения является
улучшение подвижности и функции пальцев, но не всегда полная коррекция бывает
возможна.
Выделяют следующие варианты лечения:
Закрытая фасциотомия (подкожная игольчатая фасциотомия или игольчатая
апонеротомия).
- Процедура может быть выполнена в амбулаторных условиях с использованием
местной анестезии.
- Закрытая фасциотомия, дает хорошие краткосрочные результаты, однако частота
рецидива составляет 50 % в период от 3 до 5 лет.
- Данный вид операции подходит для пожилых пациентов с тяжелой сопутствующей
патологией, которым противопоказаны более объемные операции.
- Повреждения пальцевых нервов, сухожилий и инфекция являются основными
осложнениями, с частотой осложнений 1% или меньше.
Фасциоэктомия
Может быть сегментарной тяж удаляется частично), региональной ( удаляется весь тяж)
или дермофасциоэктомия ( удалется тяж и измененная над ним кожа с последующей
кожной пластикой). Региональная фасциоэктомия является наиболее распространенной
процедурой проводимой для контрактуры Дюпюитрена.
Процедура обычно проводится под местной или проводниковой анестезией.
Шинирование, физиотерапия кисти и пальцев необходимы после операции.
Молоткообразный палец-это деформация пальца, когда кончик пальца согнут в сторону ладони и
не может разогнуться.
Обычно причиной является травма кончика пальца, в результате которой происходит
насильное сгибание кончика пальца, в результате чего разрывается сухожилие разгибателя
пальца. Сила удара может даже оторвать участок кости вместе с сухожилием. Это
состояние иногда называют бейсбольный палец.
Клиническая картина:
Основной жалобой является отсутствие активного разгибания кончика пальца. Палец
может быть болезненным, отекшим, возможен кровоподтек или подногтевая гематома
особенно при переломе.
Диагностика:
Диагноз ставиться на основании клинической картины и данных рентгеновского
обследования
Лечение:
Консервативное лечение заключается в наложении шины, которую носят в течение 6-8
недель, в положении переразгибания кончика пальца. Ее следует носить все время, днем и
ночью.
Хирургическое лечение показано когда травма сопровождается отрывом большого
костного фрагмента. В этих случаях для фиксации применяют спицы, или даже
небольшие винты. Хирургическое лечение проводят тогда когда консервативное лечение
не эффективно в восстановлении адекватного разгибания пальца. Хирургическое лечение
может включать в себя вмешательство на сухожилии разгибателе (в застарелых случаях).
В обоих случаях консервативного или оперативного лечения через 6-8 недель требуется
лечебная физкультура с целью восстановления движений в дистальном межфаланговом
суставе поврежденного пальца.
Ганглии встречаются очень часто на кисти и запястье, они расположены рядом с
суставами или сухожилиями.
Наиболее распространенные места на тыльной поверхности
запястья, на ладонной поверхности запястья, у основания пальца на ладонной
поверхности или в области дистального отдела пальца по тыльной поверхности.
Ганглий
часто напоминает водяной шар на ножке и наполнен прозрачной жидкостью или гелем.
Причина их неизвестна, хотя они могут образовываться в области сустава или сухожилия
в результате нагрузок.
Они встречаются у больных всех возрастов.
Ганглии (гигромы)
могут меняться в размерах и даже полностью исчезнуть, и они могут быть болезненными
или безболезненными. Они не являются злокачественными и не будет распространяться
на другие области.
Клиническая картина:
Пациент обычно обращает внимание на наличие образования и его внешний вид.
Ганглии
обычно овальной или круглой формы, размеры их варьируют, они могут быть мягким или
очень твердым. Ганглии у основания пальцев по ладонной поверхности, как правило,
очень твердые.
Диагноз:
Диагноз ставиться на основании клинической картины, из дополнительных методов
используют УЗИ, рентгенограммы, МРТ исследование.
Лечение:
Лечение часто консервативное.
Во многих случаях ганглии можно просто наблюдать,
особенно если они безболезненны, так как они часто исчезают спонтанно. Если киста
становится болезненной, вызывает ограничения активности, доступны несколько
вариантов лечения. Использование ортезов и противовоспалительных лекарств, чтобы
уменьшить боль.
Пункция ганглия выполняется чтобы удалить жидкость из ганглия.
Пункция – это
простая процедура, но рецидивы являются распространенным явлением.
Если нехирургические методы не обеспечивают облегчение или если рецидив,
применяются хирургические методы. Операция включает в себя удаление ганглия вместе
с частью капсулы сустава или оболочки сухожилия.
В случае ганглия расположенного в
области запястья, как традиционные открытые и так артроскопические методы обычно
дают хорошие результаты.
Хирургическое лечение обычно успешно, хотя рецидив
исключить нельзя.
Стенозирующий лигаментит (щелкающий палец) - это заболевание, при котором палец
блокируется в положении сгибания, реже в положении разгибания. При этом палец
сгибается или разгибается с щелчком. Причина щелканья - несоответствие между
толщиной сухожилия и шириной канала, в котором оно проходит. Развитие данного
заболевания провоцируют повторяющиеся однотипные движения, поэтому люди, чья
работа или хобби требует повторяющегося захвата, подвергаются более высокому риску
возникновения стенозирующего лигаментита. Это состояние чаще встречается у женщин
в возрасте 35 – 50 лет. и у людей страдающих сахарным диабетом.
Симптомы стенозирующего лигаментита включают:
- Тугоподвижность пальцев, особенно по утрам.
- Ощущение щелчка при движении пальца.
- Болезненность или наличие узелка на ладони у основания пораженного пальца.
- Палец фиксируется в согнутом положении, и затем разгибается самостоятельно
или разгибается с помощью другой руки.
- Палец блокируется в согнутом положении, разогнуть его не возможно.
В заболевание вовлекаются любые пальцы. Одновременно может быть затронуто
несколько пальцев, причем на обеих кистях. Щелканье обычно более выражено утром,
при крепком захвате предмета или при разгибании пальца.
Сухожилия расположены в каналах, стенки которых укреплены связками и покрыты
оболочками. Щелкающий палец возникает, когда сухожильная оболочка в области связки
становится раздраженной и воспаленной. Это мешает нормальному скользящему
движению сухожилия. Длительное раздражение оболочки сухожилия может привести к
образованию рубцов, утолщению и образованию бугорков (узелков) в сухожилии,
которые еще больше затрудняют движение сухожилия.
Факторы риска включают в себя:
- Повторяющийся захват. Занятия и хобби, которые связаны с повторяющимся
движениями пальцев и длительным захватом, могут увеличить риск возникновения
стенозирующего лигаментита.
- Сопутствующие заболевания. Люди, страдающие диабетом или ревматоидным
артритом, подвергаются более высокому риску развития стенозирующего
лигаментита.
- Пол. Данное заболевание чаще встречается у женщин.
Диагноз устанавливается на основании осмотра, врач оценивает движения пальцев,
наличие блока, щелчка, болевых зон. Из дополнительных методов используется
ультазвуковое исследование.
Лечение:
Лечение стенозирующего лигаментита варьирует в зависимости от его тяжести и
продолжительности.
Консервативное лечение включает:
Применение лекарств. Нестероидные противовоспалительные препараты — могут
облегчить боль, и уменьшить отек, сужающий оболочку сухожилия.
Покой. Избегать действий, которые требуют повторного захвата или длительного
использования вибрационного ручного оборудования.
Фиксация в шине. Фиксация пораженного пальца в шине на ночь в положении разгибания
в течение шести недель. Лечебная физкультура. Выполнение упражнений на растяжение
поможет сохранить подвижность в пальце.
Оперативное лечение и другие методы.
Если симптомы выражены или если консервативное лечение не помогло вариантами
выбора могут быть:
Инъекция стеройдных препаратов. Инъекция стеройдного препарата рядом или в
оболочку сухожилия может уменьшить воспаление и позволить сухожилию скользить
свободно. Это наиболее распространенный и эффективный метод лечения.
Для людей с диабетом инъекции стеройдов, как правило, менее эффективны и могут быть
противопоказаны.
Чрескожное рассечение. Данная манипуляция выполняется иглой, за счет перемещения
иглы и пальца разрушается место сужения, которое блокирует плавное движение
сухожилия.
Оперативное лечение. В послеоперационном периоде проводятся перевязки до снятия
швов на 14 сутки. Фиксация в лонгете не выполняется. Движения пораженного пальца
начинают сразу после операции с учетом болевого синдрома и отека.
Болезнь де - Кервена (Тендовагинит де - Кервена) – это заболевание, связанное с
воспалением сухожилий, контролирующих движения большого пальца и покрывающих
их сухожильных оболочек.
Симптомы:
- Боль и отек в области лучезапястного сустава на стороне большого пальца.
- Боль усиливающаясь при захвате или вращении запястья, при выполнении
движений с участием большого пальца.
- Нарушение плавного движения большого пальца.
Причины.
Заболевание обычно развивается постепенно. Считается, что болезнь де-
Кервена возникает вследствие постоянной повышенной нагрузки на кисть, нередко – в
связи с выполнением профессиональных обязанностей. К другим причинам относятся
травмы и системные заболевания (ревматоидный артрит).
Фактор риска:
Факторы риска развития болезни де Кервена включают:
- Возраст от 30 до 50 лет.
- Пол. Это заболевание чаще встречается у женщин.
- Беременность. Заболевание связано с беременностью.
- Уход за ребенком. Повторные поднятия ребенка, включающие использование
больших пальцев как рычаг может также являться условием возникновения
заболевания.
- Работа или хобби, которые включают повторяющиеся движения кистей и запястий
могут способствовать развитию болезни де - Кервена.
Диагноз:
Устанавливается на основании опроса, осмотра, наличия боли, ограничения движений и
нарушения способности удерживать предметы с помощью большого пальца. Из
дополнительных методов используется ультразвуковое исследование.
Лечение:
Лечение болезни де -Кервена направлено на уменьшение воспаления, сохранение
движения в большом пальце и предотвращение рецидива.
Если болезнь де -Кервена начинается во время беременности, симптомы, скорее всего,
закончатся в конце беременности или кормления грудью.
Консервативное лечение болезни де - Кервена включает:
- Фиксацию большого пальца и запястья, удерживая их с помощью шины,
чтобы обеспечить покой сухожилиям.
- Исключить повторяющиеся движения большим пальцем, насколько это
возможно.
- Исключить щипковый схват большим пальцем при перемещении запястья
из стороны в сторону.
- Физиотерапия, лечебная физкультура.
- Нестеройдные противовоспалительные препараты помогут уменьшить боль
и отек.
- При сохранении симптомов выполняют инъекцию кортикостеройдных
препаратов, данный метод является эффективным и позволяет полностью
восстановиться в большинстве случаев.
Оперативное лечение:
При неэффективности консервативного лечения выполняется операция. В
послеоперационном периоде требуется фиксация большого пальца, запястья в гипсовой
лонгете, перевязки, физиотерапия, лечебная физкультура.
Памятка пациенту при плановой госпитализации
После перенесенного ОРЗ, ОРВИ, герпеса и полного купирования симптомов до госпитализации должно пройти не менее 2-х недель, после любого оперативного вмешательства (не по основному заболеванию) не менее 3-х мес.
Список необходимых лабораторно-диагностических исследований (срок действия исследований и заключений 14 дней.)
1. Общий анализ мочи. Анализ крови клинический развернутый
2. Биохимический анализ крови: общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, АЛТ,АС Т, щелочная фосфотаза, глюкоза, К+; Na+; холестерин. При увеличенных показат елях АЛТ, АСТ, билирубина – УЗИ органов брюшной полости ; при впервые выявленном увеличении глюкозы-заключение эндокринолога.
3. Коагулограмма
4. Группа крови и резус –фактор
5. Реакция Вассермана, маркеры гепатитов (В и С), анализ на «ВИЧ». При наличии !!!любой положительной реакции !!!– заключение инфекциониста и эпидемиолога.
6. ЭКГ. При на личии в анамнезе нарушений ритма, инфаркта миокарда-эхокардиография, заключение кардиолога.
7. УЗДГ нижних конечностей при наличии тромбозов, варикозного расширения вен в анамнезе, а также при планировании длительной операции с применением микрохирургической техники. (Срок действия-1месяц)
8. Фиброгастроскопия (ФГДС) - !!!при наличии в анамнезе язвенной болезни желудка и 12-п. кишки!!!, а также при планировании длительной операции с применением микрохирургической техники. (Срок действия-1месяц).
9. Рентгенограмма органов грудной клетки (!!!!снимок!!!!! с описанием) не более3-х месяцев, для детей – не более 1 месяца.
10. Справка от ТЕРАПЕВТА с анамнезом и подробным описание по органам и системам.(14 дней)
11. При имеющемся хроническом сопутствующем заболевании - заключение профильного специалиста об отсутствии противопоказаний для оперативного лечения. При наличии – выписки из других лечебных учреждений
Хирургия кисти
Энхондрома - это доброкачественная костная опухоль, источником которой является
хрящевая ткань. Энхондрома поражает часто мелкие трубчатые кости кистей и стоп,
может быть как одиночной, так и множественной. Данная опухоль может возникнуть в
любом возрасте, но наиболее часто диагностируется в возрасте 10-20 лет, возникает
одинаково часто как у мужчин так и у женщин.
Точная причина возникновения энхондромы неизвестна. Считается, что это происходит
из-за следующих факторов:
- Чрезмерный роста хрящевой ткани, который выстилает концы костей
- Продолжающего роста эмбрионального хряща
Симптомы:
Обычно небольшие опухоли протекают бессимптомно и становятся случайной находкой
при проведении рентгенологического обследования по другим поводам. Энхондрома
может занимает весь поперечник кости или его значительную часть, что снижает
прочность кости в этом участке. В таких случаях небольшой травмы достаточно для
возникновения патологического перелома.
К симптомам энхондромы можно отнести:
- Боль в случае патологического перелома.
- Увеличение объема пораженного пальца.
- Замедленный рост кости в пораженной области.
Диагноз устанавливается на основании опроса, осмотра, оценивается наличие боли, отека,
увеличение объема пораженной области. Из дополнительных методов применяют
рентгеновское исследование, компьютерную томографию, магнитно-резонансную
томографию.
Лечение:
При небольших размерах опухоли, при отсутствии признаков роста возможно
динамическое наблюдение с рентгенологическим контролем. При больших размерах
опухоли, в случае риска возникновения патологического перелома рекомендуют
оперативное лечение. В послеоперационном периоде необходима фиксация в лонгете,
лечебная физкультура.
Синдром карпального (запястного) канала - это совокупность симптомов, обусловленных
раздавливанием (сжатием) срединного нерва в запястном канале.
Запястный канал - это пространство между группой из восьми костей запястья, и связкой,
которая их покрывает (удерживатель). В этом канале проходят сухожилия сгибатели
пальцев и главный нерв кисти (срединный нерв).
Срединный нерв обеспечивает чувствительность I,II,III пальцев, и половины IV пальца,
так же он обеспечивает функцию мелких мышц кисти (возвышения I пальца).
Синдром карпальнго канала встречается в основном у женщин старше 50 лет, хотя, в
более старшем возрасте (70 лет) он одинаково поражает и мужчин и женщин.
Причины синдрома запястного канала:
- Отек слизистой оболочки сухожилий сгибателей - тендовагинит
- Вывихи
- Переломы
- Артриты
- Наследственность
- Различные другие факторы. Например: беременность, ожирение, гипофункция
щитовидной железы, сахарный диабет, менопауза, другие редкие заболевания, и
побочный эффект некоторых лекарств, использование вибрационных инструментов
(напр. отбойный молоток или дрель) или длительное экстремальное разгибание
запястья также могут быть связаны с синдромом запястного канала. Некоторые из
этих состояний вызывают задержку воды (отек), которые могут повлиять на
запястье и вызывают синдром запястного канала.
- Редкие причины включают в себя кисты, ганглии, опухоли идущие из сухожилий и
кровеносных сосудов, проходящих через запястный канал.
Клиническая картина:
Симптомы варьируют, часто в процесс вовлекаются обе кисти.
Симптомы включать в себя:
- Боль
- Онемение
- Покалывание или жжение. Обычно это один из первых симптомов, обычно
первыми страдают II,III пальцы.
- Слабость схвата
- Иногда неуклюжесть, тенденция к падению вещи
Онемение или покалывание чаще всего происходит в I, II,III пальцах и в половине IV
пальца, так же беспокоит сухость кожи этих пальцев. Симптомы, как правило, ощущаются
в течение ночи, но могут проявляться во время повседневной деятельности, такие как
вождение или чтение газет. В тяжелых случаях появляется атрофия мышц у основания
большого пальца. Чувствительность и сила могут быть потеряны навсегда.
Диагностика:
Для подтверждения диагноза используют дополнительные метода УЗИ, ЭНМГ, МРТ
исследования.
Лечение:
Консервативное лечение.
Пациентам рекомендуют беречь запястье от чрезмерного сдавливания, сжатия,
скручивания и т. д. Если имеется избыточный вес, то потеря веса может облегчить
симптомы. Для уменьшения боли применяют обезболивающие препараты. Если данное
состояние является частью более общего заболевания (например, артрита), то лечение
данного заболевания уменьшит симптомы.
В ряде случаев необходимо наблюдение в 1 из 4 случаев симптомы уходят без лечения в
течение года. (Примерно в 2 из 3 случаев, которые развиваются во время беременности,
симптомы уходят после рождения ребенка.) Данный вариант может быть рассмотрен если
симптомы выражены слабо. Фиксация в шине также является вариантом выбора.
Инъекции стероидов в или около запястного канала. Согласно исследованиям инъекции
стероидов облегчают симптомы в 3 из 4 случаев, однако симптомы возвращаются у
некоторых людей в течение следующего года.
Хирургическое лечение
Когда симптомы выражены и нет улучшения от консервативного лечения, показано
оперативное лечение, целью которого является освободить место для нерва. Давление на
нерв уменьшается путем рассечения связки, которая образует верхнюю часть канала со
стороны ладони.
В послеоперационном периоде необходима фиксация в гипсовой повязке 14 дней.
Онемение и покалывание может быстро или медленно исчезнуть. Восстановление может
занять несколько месяцев.
Синдром кубитального канала является состоянием, которое возникает в результате
сдавления или растяжение локтевого нерва в кубитальном канале (в области локтевого
сустава), что приводит к онемению или покалыванию в IV и V пальцах, вызывает боль в
предплечье и/или слабости в кисти.
Кубитальный канал – это канал сформированный локтевым отростком, внутренним
надмыщелком плеча и связкой Осборна (плечелоктевая апоневротический аркада),
которая соединяет эти два костных образования.
Синдром кубитального канала является второй наиболее распространенной
компрессионной нейропатией после синдрома карпального канала, и поражает мужчин в
два раза чаще, чем женщин.
Причины синдрома кубитального канала:
1. Давление:
прямое давление (например, опершись рукой на подлокотник) может
давить на нерв, вызывая онемение IV и V пальцев.
2. Растяжение:
сохраняя локоть согнутым в течение длительного времени может
растянуть нерв. Это может произойти во время сна.
3. Анатомические особенности:
иногда, локтевой нерв постоянно перемещается и
щелкает назад и вперед по костному выступу при движениях в локтевом суставе.
Это может привести к раздражению нерва.
Клиническая картина:
Симптомы включать в себя:
- Онемение и покалывание в V пальце и локтевой половине IV пальца, особенно
когда пациент опирается или сгибает локтевой сустав.
- Боль и болезненность на уровне кубитального канала. Интенсивность боли
различна, она может распространяться проксимальнее и/или дистальнее.
- Симптомы могут быть вначале возникать периодически, а затем становятся более
постоянными.
- Потеря силы и ловкости в кисти.
При осмотре можно обнаружить: нарушение приведения V пальца и западение I
межпальцевого промежутка, когтеобразную деформацию IV, V пальцев.
Диагностика:
Для подтверждения диагноза выполняют электронейромиографию (ЭНМГ). Это
исследование позволяет определить насколько хорошо происходит проведение импульсов
по нерву и установить на каком уровне и на сколько сильно сдавлен нерв. УЗИ
кубитального канала. МРТ является чувствительным и специфичным для диагностики
синдрома кубитального канала.
Лечение:
Консервативное лечение включает в себя физиотерапию, шинирование, обезболивающие
препараты. Пациент избегает длительного сгибания в локтевом суставе в течение дня.
Шинирование выполняется на ночь в положение разгибания 45°.
Хирургическое лечение. При наличии постоянных симптомов и их прогрессировании,
наличии признаков атрофии мелких мышц кисти выполняется операция декомпрессия
локтевого нерва на уровне кубитального канала с его перемещением.
В послеоперационном периоде иммобилизация в гипсовой повязке составляет 2 нели.
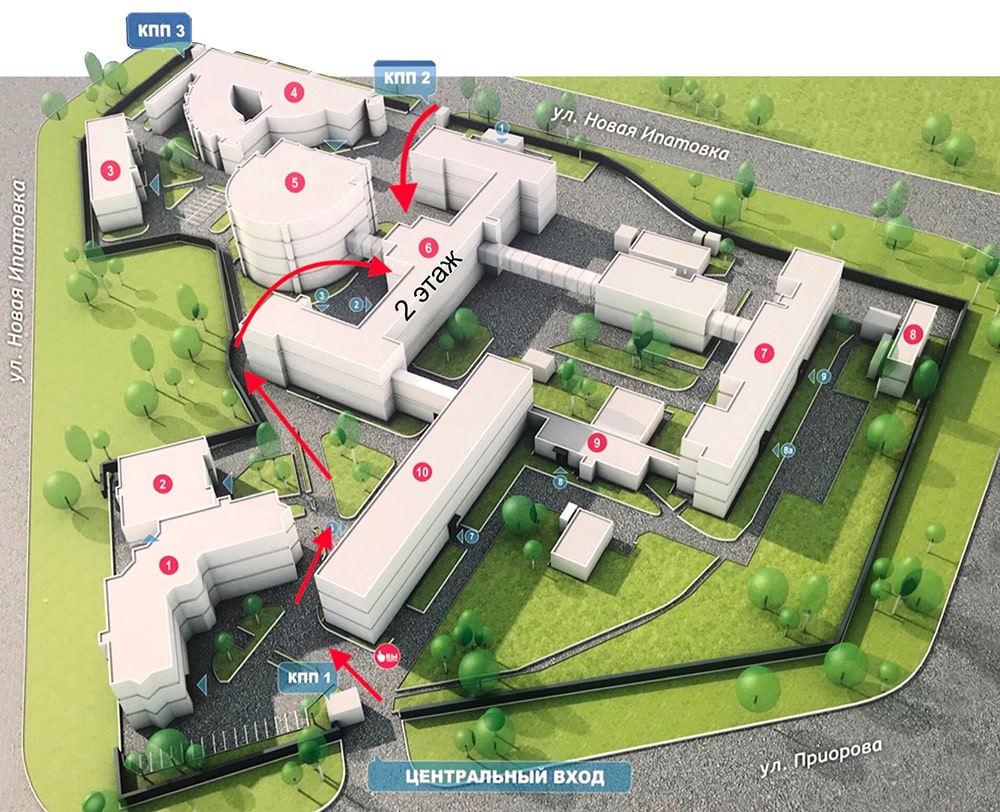
Схема прохода в отделение: